La explosión de casos de sarna pone el foco en las resistencias del parásito a los tratamientos más usados
El sistema sanitario inicia la revisión de protocolos ante las sospechas de que las cremas de permetrina han perdido efectividad


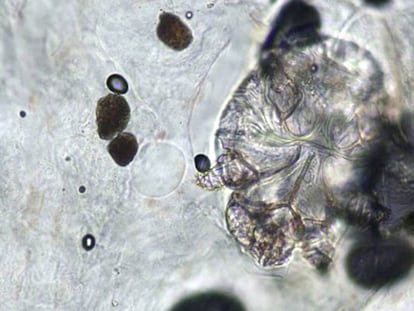
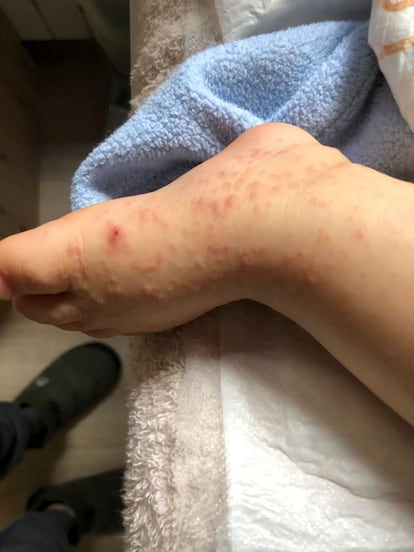
Durante cinco meses, Ignasi y Helena convirtieron el piso de Barcelona en el que viven con Tomás, su hijo, en un campo de batalla contra un enemigo exasperante: el Sarcoptes scabiei, el ácaro que causa la sarna. Los intensos picores que provoca esta dolencia, también llamada escabiosis, pueden ser solo el principio de una lucha que se puede hacer muy larga. “El problema es que primero nos dieron una crema que no hacía nada. A mí y a Helena nos recetaron luego unas pastillas que sí funcionaron, pero el niño tenía solo un año y dijeron que no las podía tomar. Así que tuvimos que seguirle dando la crema, primero cada 15 días, luego todos los sábados. Cada vez teníamos que ponérnosla nosotros también, supuestamente para evitar contagiarnos de nuevo, y lavar toda la ropa. Acabamos completamente obsesionados”, rememora la pareja.
La familia durmió en otoño de 2021 con una treintena de amigos en una gran casa alquilada en el campo. Aunque no lo saben con seguridad, sospechan que allí se produjo el contagio, que ocurre cuando la piel entra en contacto con la de una persona portadora o ropa contaminada. Con decenas o cientos de miles de casos al año como los de Ignasi y Helena —no existen datos oficiales, ya que la enfermedad no es de declaración obligatoria—, la sarna se ha convertido en un problema de salud pública en España. Esta es la opinión unánime de todos los expertos, que insisten en que esta enfermedad ha pasado de ser algo excepcional a convertirse en un diagnóstico muy frecuente en las consultas tras una explosión de casos registrada en los últimos años.
La medicina aún no tiene una explicación concluyente para este incremento, que ha disparado el número de medicamentos vendidos contra la sarna en España de poco más de 200.000 en 2017 a casi 1,4 millones el año pasado, según datos de la consultora especializada Iqvia. Pero un número creciente de médicos piensa que una nueva variante del parásito resistente a la permetrina —el tratamiento en crema que se da en primer lugar a los afectados— está detrás del gran aumento de contagios. Otros, sin embargo, ponen el foco en que muchos pacientes se administran estas cremas de forma incorrecta, lo que hace que no se curen. El problema, en cualquier caso, ha alcanzado tales proporciones que el sistema sanitario ha empezado a revisar sus protocolos para hacer frente a la enfermedad.
“No paramos de ver sarna desde hace dos o tres años. Se habla de las resistencias, pero yo creo que tiene más que ver con el mal uso de los tratamientos. La crema hay que ponérsela bien, por todo el cuerpo, y dejarla actuar. Y tienen que hacerlo todos en casa, porque esta es una enfermedad compartida. Si alguien no lo hace, pasa como con los piojos: al poco tiempo todos vuelven a tenerla. Y no hay que olvidarse de lavar bien toda la ropa, las fundas del sofá...”, explica Francisca Gómez Molleda, médica de familia en el Centro de Salud Dobra, en Torrelavega (Cantabria).
Cristina Galván es miembro de la Academia Española de Dermatología y Venereología y vicepresidenta de la Alianza Internacional para el Control de la Sarna (IACS, en sus siglas en inglés). “El problema es que al principio la sarna no pica. Si yo la tengo y vivo contigo, lo normal es que te contagie. Pero durante las primeras cuatro o seis semanas no notarás absolutamente nada. El parásito excavará sus túneles en la piel, pondra huevos..., pero no empezará a picarte hasta que se produce la reacción del sistema inmunitario pasado ese tiempo”, explica.
Este retraso es, según los expertos, clave en el difícil control de los brotes. “Lo que pasa a veces es que solo se tratan bien los que están con picores. Los demás piensan que están bien y que no les hace falta. Al final acaban teniendo la sarna igual, pero para cuando lo notan ya han vuelto a contagiar a los demás. Y así no se acaba nunca”, añade Galván. Para esta especialista, con la evidencia disponible, no es posible concluir que el parásito ha desarrollado resistencias a la permetrina. “Los estudios de sensibilidad no lo demuestran, aunque es algo que hay que seguir investigando”.
Miquel Casals, responsable de dermatología pediátrica del Hospital Parc Taulí de Sabadell (Barcelona), tiene otra opinión y considera clave la pérdida de efectividad de la permetrina. “Hay pacientes que han recibido cinco y seis ciclos de este tratamiento y la respuesta no es la de antes, nos repiten muchos médicos de atención primaria. Parece evidente que estamos ante un problema de resistencias”, afirma. Según este especialista, “el fenómeno es tan reciente que aún no ha sido recogido plenamente en la literatura científica, aunque algunas publicaciones ya apuntan a ello”. Casals explica que en la sanidad catalana ya han empezado a celebrarse reuniones para revisar los protocolos frente a la enfermedad.
Ana Pulido, dermatóloga del Hospital Gregorio Marañón (Madrid) también considera que empieza a haber “cierta evidencia científica que sugiere el desarrollo de mecanismos de resistencia” por parte del parásito. Esto, en su opinión, “obliga a replantear la pauta de tratamiento” con el uso de “la ivermectina oral y otras alternativas tópicas como la vaselina azufrada” en pacientes que “no mejoran pese a realizar de forma correcta los consejos terapéuticos”.
Los datos de venta de medicamentos frente a la sarna, facilitados a EL PAÍS por Iqvia, ilustran los grandes cambios ocurridos en los últimos cinco años. En 2017 se vendían en España algo menos de 15.000 botes al mes de Perme-Cure o Sarcop —las dos marcas de cremas de permetrina— y unos 3.000 de Soolantra —otra crema menos usada que contiene invermectina—. No había entonces ninguna marca de pastillas con este segundo principio activo a la venta en las farmacias. La vaselina con azufre no está a la venta en presentaciones comerciales y se prepara como formulación magistral.
El año pasado, las ventas mensuales de cremas de permetrina se habían disparado hasta más de 66.000 mensuales (4,4 veces más), las de Soolantra a 6.300 (2,1 veces más) y las pastillas de ivermectina a casi 50.000 al mes tras la salida al mercado de Ivergalen en mayo de 2021 y de Ivercare en abril de 2022. Otras farmacéuticas, como el gigante de genéricos Teva, también preparan el lanzamiento al mercado de esta presentación, confirma un portavoz. La facturación de estos tratamientos, que requieren receta médica y están financiados por la sanidad pública, se han multiplicado por ocho al pasar de unos tres millones de euros anuales a cerca de 25 millones.
La vaselina de azufre devolvió la paz a casa de Ignasi, Helena y Tomás. “Tuvimos que insistir mucho porque la dermatóloga nos decía que éramos nosotros los que no hacíamos bien el tratamiento de permetrina. Pero el final nos la dieron en el Hospital de la Vall d’Hebron. Se la pusimos y en dos o tres semanas conseguimos volver a la normalidad”, asegura él.
Helena resume las rutinas y cambios que la sarna les impuso: “Cada día hacíamos una lavadora con la ropa de cama y toallas. Los sábados nos untábamos con la crema los tres. También era el día de limpiar los edredones y la ropa que habíamos ido metiendo en bolsas de plástico durante la semana. Todo a 60 grados y planchado a conciencia. Nos cargamos la mitad de las prendas”, recuerda.
Al principio, Ignasi bajaba a la lavandería del barrio para lavar los edredones y prendas más voluminosas y usar la secadora. Pero luego empezó a sospechar que la temperatura alcanzada allí no mataba al parásito, así que la pareja compró una lavadora-secadora. Plastificaron el sofá y todo lo que no podía ser exiliado a la terraza, adonde sacaron buena parte del mobiliario del piso. Tomás, que entonces tenía un año, tuvo que dejar de ir a la guardería para no contagiar a los otros niños. Esto obligó a Helena, empleada en un negocio familiar, a teletrabajar para estar con él, mientras Ignasi seguía como podía con su trabajo de fotógrafo autónomo. “Fue una auténtica pesadilla. Acabas viviendo con lo mínimo, creyendo que el parásito puede estar en cualquier parte. Es una experiencia que no se la deseo ni a mi peor enemigo”, concluye él.
Sobre la firma