Vida de mir: así es el día a día de los 32.517 jóvenes médicos imprescindibles para el sistema sanitario español
Tras seis años de carrera y un duro examen, estos médicos pasan cuatro o cinco años de residencia y, después, la incertidumbre, entre la inestabilidad o la emigración. Ya nadie les aplaude desde los balcones, pero su vocación sigue siendo la clave

“Después de una noche en urgencias, piensas: ¿Quién me ha mandado hacerme médico? No valgo. ¿Dónde me he metido? Soy un impostor. ¿Cómo se sale de aquí?”.
La primera pregunta a una joven o un joven interno es cómo se siente alguien de veintitantos, que acaba de abandonar el pupitre de la universidad tras seis años de estudio teórico y otro más engullendo 12 horas al día el temario del examen de mir, cuando por fin se enfrenta al dolor y la muerte. Responden. Rocío: “Recordaré toda la vida a la primera persona que se me murió”. Zoraida: “Llega un momento en que no puedo con tanto estrés”. Alejandra: “Le dices a una compañera: ‘Dame un abracito’. Y sigues”. Ismael: “El día previo a la guardia ya tengo ansiedad”. Ana: “Te vas al baño, lloras, te lavas la cara, y vuelves”. Clara: “Maduras en minutos”. Eva: “Asumes que no eres dios”. Miguel: “Lo vives con impotencia y frustración”. Gabriela: “Pasas de los manuales a la cruda realidad”. Natalia: “No te acostumbras nunca”. Antonio: “Aprendes a separar tu existencia de la tragedia”. Susana: “Te vas haciendo una coraza”. Ana: “Es vital tener una vida fuera, no puedes ser médico 24 horas al día”. Álex: “Sí, pero hay pacientes con los que empatizas tanto… que te recuerdan a tu hermano, a tu abuelo, y se te van…”.
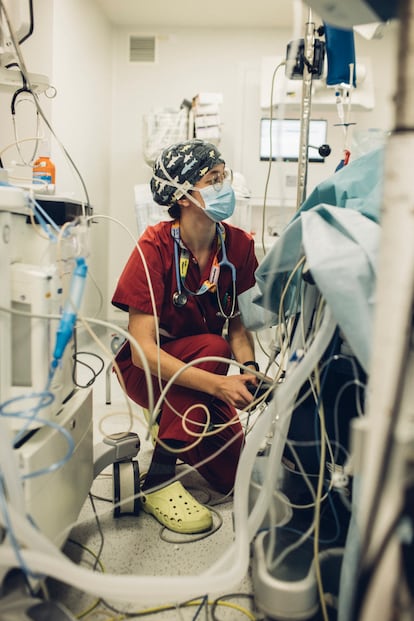
El remedio para estos yogurines de la medicina lo prescribe la doctora Ana Martínez Virto, tres décadas en el oficio, coordinadora de urgencias en La Paz de Madrid y tutora y alma docente de este hospital, que concentra en 52 especialidades sanitarias a 700 médicos internos residentes, algunos con las mejores notas de España, pero todos con las mismas dudas: “Cuando sacas a alguien de una parada cardiorrespiratoria no hay nadie en el mundo más feliz que tú. No lo puedo describir. Sin vocación, no aguantas. Si no la tienes o no la desarrollas, esto no tiene sentido. Trabajas por amor al arte. Eres un servicio público”.
Tenían un etéreo ideal de ayudar a los demás, pero su destino manifiesto no era ser médicos. La mayoría no tiene ningún referente familiar. Eran buenos estudiantes, de 13 puntos para arriba (de un máximo de 14) en la EBAU. Querían llegar lejos. Son muy competitivos. Pero no héroes. Ni estrellas de las redes. En especial, los olvidados médicos de familia, que suponen la puerta de entrada al 95% de los pacientes y, por tanto, el pararrayos de su descontento hacia el sistema por las demoras en la atención primaria, las listas de espera clínicas y la escasez de recursos humanos. La agresividad del paciente hacia el sanitario se ha vuelto un hecho común que se intuye en las salas de espera. Especialmente después de la covid. Entre 2021 y 2022, esas agresiones aumentaron un 38%. “El paciente y su familia ya no son sujetos pasivos y mal informados; te exigen un desenlace favorable, pero no siempre puede ser. El paciente ha cambiado en una década incluso más que el médico”, explica un veterano especialista. Y ese paciente, el cliente, el contribuyente, parece tener claro lo que hay que hacer para que esa situación revierta. Según una encuesta del CIS de 2020, un 94,8% de los consultados afirmaba que hay que dedicar más recursos económicos, y un 95,9%, aumentar las plantillas.
No son sacerdotes. Hace años que se despojaron del manto de la infalibilidad y la distancia. Hoy, para empezar, se tienen que enfrentar a la competencia desleal de internet. Para una residente de quinto: “Muchos pacientes llegan con un diagnóstico propio, que han visto en una página web y es difícil apearles de esa certeza. Antes, lo que el médico decía iba a misa; ahora tienes que competir con el doctor Google. El otro día llegó un señor a urgencias y nos dijo muy serio: ‘Tengo neumonía del lóbulo derecho’. No era cierto. Era un tema muscular. Y me costó convencerle de lo contrario. A ese nuevo fenómeno lo llamamos cibercondría”. Para el director médico de La Paz, el internista Juan José Ríos, “en el examen de mir, la inteligencia artificial tendría mejores notas que un humano; por eso, el médico debe tener otras capacidades: empatía, intuición, capacidad de deducción”. Lo recalca uno de sus pupilos, Sergio Carrasco, de 28 años, mir, murciano y en el último año de Medicina Interna: “El paciente debe de salir de la consulta sabiendo exactamente lo que le pasa. Y para eso, como médico, debes de tener la curiosidad de llegar hasta el final en tu juicio clínico. Preguntar y repreguntar y requetepreguntar; ser un detective de la salud. Muchas veces no se trata tanto de realizarle pruebas muy agresivas, sino de escucharle. Pero necesitas tiempo. Y no te sobra”.
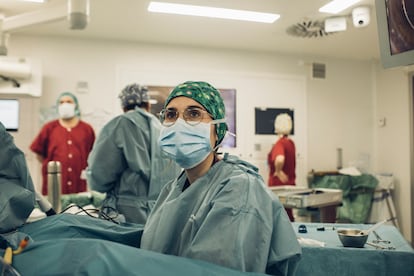
Les han apeado del reverencial don y doña y se han quedado apenas con el nombre de pila. Y las médicas más jóvenes, para algunos pacientes, en poco más que “niñas”. “Señor, no soy una niña, soy su médica”, responden. Ya nadie les aplaude en los balcones. Son currantes. Y en el caso de los mir, eternos trabajadores en prácticas en hospitales y centros de salud, que firman contratos anuales con las comunidades autónomas y, además, son alumnos evaluables a los que el sistema exige que adquieran unas capacidades, habilidades y destrezas, hasta alcanzar unos objetivos. Que rotan continua y transversalmente por otros servicios, hospitales y países; reciben cursos de realidad aumentada, comunicación de malas noticias o para detectar la agresión de género; realizan simulaciones; no hacen menos de seis guardias al mes, atienden las urgencias y las plantas, y debutan como R1 (residentes de primero) con un sueldo similar al mínimo interprofesional: 1.280 euros brutos. A los que suman unos 500 euros por las guardias nocturnas. “De las que sales destrozada, has dormido tres horas en una cama caliente, estás a tope de adrenalina y tienes cambiado el horario. Y al día siguiente casi es peor. Las guardias son nuestro desequilibrio”.
En los últimos compases de ese largo camino (de cuatro o cinco años según la especialidad), ya como R4 o R5, no ganarán más de 2.500 euros. Y cuando concluyan su residencia, explotará esa burbuja hospitalaria en la que se han mantenido durante ese tiempo y su contrato con el Estado quedará extinguido. “Es el momento en que piensas: ‘Algo he debido hacer mal para verme en la calle”, explica Miguel, residente de Interna en el hospital Príncipe de Asturias, de Alcalá de Henares.
El mir no es una oposición al uso. La organiza cada año en exclusiva la Administración central el mismo día de enero y con las mismas 200 preguntas en toda España, pero superarla no da derecho a una plaza en el Sistema Nacional de Salud. Da acceso por un tiempo limitado a un programa de especialización en unidades docentes acreditadas por el Ministerio de Sanidad, cuyas plazas son adjudicadas según la nota obtenida. Y, cuando lo concluyan, tendrán que iniciar un penoso peregrinaje de empleo temporal a la espera y busca de un contrato digno y, en el futuro, una disputada plaza en propiedad, que es casi una quimera. De que otro médico se muera, jubile o pida una excedencia. “Mientras, vas repartiendo tu currículo por las clínicas y hospitales como si lo dejaras en el Zara”, afirma Alejandra Vaquero, de 29 años, que acabó su residencia el año pasado y es médica eventual del servicio de urgencias y jefa de residentes de La Paz (el eslabón entre los mir y el hospital). “Y, en ese momento de incertidumbre, muchos piensan si se habrán equivocado de profesión”.

Otros decidirán emigrar. Una opción que describen como poco deseada y que se lleva a cabo por motivos económicos y, en menor medida, para la adquisición de conocimientos. Como ya ha hecho un 5% de jóvenes médicos hacia países de la OCDE (Organización para la Cooperación y el Desarrollo Económicos): en torno a 8.000 profesionales. “No lo descarto, pero me daría mucha rabia”, explica Álex Marcelles, de 28 años, R4 de medicina interna en el Hospital Clínico San Carlos de Madrid. Una fuga de talentos, de gente muy bien formada, de un sistema que les necesita como nunca: según el estudio Oferta-necesidad de especialistas médicos 2021-2035, del equipo EcoSalud de la Universidad de Las Palmas, el sistema sanitario español tendrá en 2027 un déficit de 9.000 médicos y en 2035, de 17.765. “La mayor esperanza de vida y el imparable envejecimiento de la sociedad, con un gran porcentaje de enfermedades crónicas, multipatologías y necesidades sanitarias complejas, hacen necesario un mayor número de profesionales y con perfiles diferentes. Hacen falta, por ejemplo, más geriatras y especialistas en cuidados”, describe Silvia Calzón, médica epidemióloga y secretaria de Estado de Sanidad durante la pandemia. “Sin contar con las extensas jubilaciones de médicos baby boomers, que se sabía que nos venían encima. Las autoridades lo tenían claro desde hace mucho tiempo. Y no se hizo nada. No se planificó demográfica ni socioculturalmente. Especialmente, tras los recortes que practicaron los gobiernos del PP a partir de 2009, cuando se llegó a invertir un 20% menos en la sanidad pública. No se pensó en el tamaño, composición ni distribución del personal sanitario para un futuro que estaba encima. Y no te inventas a un médico de la noche a la mañana: tardas 12 años”. No fue hasta 2020 cuando se empezaron a ofertar en torno a 2.000 plazas más de mir cada año que durante las réplicas de la crisis financiera de 2008. En estos momentos, la oferta anual supera las 8.700 plazas, frente a las raquíticas 5.956 de 2015 y años sucesivos, con un fuerte fortalecimiento de las vacantes para los médicos de familia. Por el otro extremo del sistema, la mitad de los profesionales ya tiene más de 50 años y el 21%, más de 60. Están a las puertas de la retirada y se comienza a hablar de flexibilizar sus jubilaciones, al menos, hasta los 70.

“El problema real no es la falta de médicos. Los hay, y muy bien formados, lo que faltan son contratos decentes”, resume Manuel Quintana. Intensivista, docente, enlace de su hospital con la Universidad Autónoma de Madrid y director de la Unidad de Simulación Avanzada de La Paz. “Tienes gente muy buena, pero no la puedes retener y termina dando tumbos”. Quintana hace esta reflexión en la UCI de Politrauma y Quemados, donde acaban de ingresar a un paciente tras un gravísimo accidente de moto, y otro abrasado. No se despega de él Ismael del Val, de 25 años, madrileño de Fuenlabrada y residente de primero de intensiva. “Desde niño quise ayudar a los demás y aquí me siento feliz”. Junto a Quintana están también dos jóvenes doctoras adjuntas, Claudia y Alba, cuyo empleo pende de un hilo. Llevan años de contratos inestables y temporales: “Terminas viviendo al día”.

Otros mir al final de su camino probarán suerte en la cada vez más extendida atención privada, a la que ya acude (sobre todo, en consultas de especialidades) un tercio de la población española. Sin embargo, no parece una alternativa real. Los ciudadanos son tozudos en su defensa del sistema público. Según el CIS de diciembre de 2023, el 71% de los españoles prefiere las consultas con sus médicos de cabecera en la pública, y el 75,4% la hospitalización en hospitales públicos, aunque critican las esperas y demoras que superan en primaria los siete días.
Frente a esa reivindicación de lo público, más de un tercio de los contratos de los médicos españoles son temporales. Más de 85.000 profesionales (médicos y enfermeros) esperan la regularización de su situación bajo la lupa de la Comisión Europea, y esperando los 1.000 millones del Componente 18 del Plan de Recuperación, Transformación y Resiliencia del Gobierno de Pedro Sánchez, especialmente en dos de sus puntos clave: “Fortalecimiento de la atención primaria” y “reducción de la temporalidad”. La realidad es que algunos médicos jóvenes coleccionan por morbo los centenares de nóminas de medias jornadas, días y semanas que han acumulado: cubriendo bajas, participando en ensayos clínicos o ganándose el jornal a base de guardias. Y eso provoca desesperanza y desmotivación. Según una encuesta del Consejo General de Colegios Oficiales de Médicos, el 35,3% de los médicos españoles se declara insatisfecho con el ejercicio de su profesión, “siendo los factores más influyentes la carga laboral/asistencial (65,2%) y el nivel de exigencia (32,9%)”. El 43,6% tiene problemas de conciliación. El 55,7% se siente emocionalmente cansado.
¿Y quién cuida al sanitario? ¿Quién se ocupa de su salud mental? Al parecer, nadie. “Te buscas la vida”. “Con la pandemia tocamos fondo. Todos salimos tocados. Fue una debacle: 120.000 muertos. Estabas hablando en urgencias con tres pacientes, y 20 minutos después habían fallecido, y sus camas estaban otra vez llenas y un centenar más esperando en el gimnasio. Volvías a casa emparanoiada. Tenías miedo de contagiar a tus hijos. Todos pillamos la covid. Caímos como pichones. ¿Cómo gestionas esa carga emocional? No hay cuerpo que lo aguante”, explica una médico veterana que pone palabras a un sentimiento que aflora en muchas conversaciones. Las promociones de mir que vivieron la pandemia jamás lo podrán olvidar. Las cifras de la OCDE hablan de una situación pospandemia de hasta un 46% de médicos con ansiedad y hasta un 37% con depresión en su territorio. El informe concluye con estas palabras: “A menudo, se han sentido abandonados e infravalorados por sus organizaciones. Todos estos problemas han derivado en una mayor presión para su salud mental”. Un escenario que a muchos profesionales aún les cuesta (y temen) reconocer, y que a algunos les conduce a la automedicación, la depresión y hasta el suicidio.

“El médico ha sido siempre muy poco reivindicativo”, explica Sheila Justo, médica de familia y vicepresidenta del sindicato AMYTS. “Nunca se ha planteado sus condiciones laborales, las consideraba parte de su oficio. El médico del pueblo estaba disponible 365 días al año. Pero ahora los profesionales aspiran a conciliar [en parte por la imparable feminización de la profesión] y tener una vida. Y el sistema se tiene que adaptar a ese médico, que lo único que quiere es ser mejor médico. Se puede y se debe conciliar, pero ahora provoca que sobrecargues a tus compañeros y te sientas fatal. Incluso las médicas embarazadas se sienten culpables, porque dejan a sus compañeros a los pies de los caballos. Es una razón del retraso de la maternidad en el sector. El problema es que hay unas plantillas muy reducidas. Pero ya no nos callamos, como hemos hecho con la huelga de cuatro meses de atención primaria en la Comunidad de Madrid. Tampoco nadie se ha ocupado de nuestra parte emocional, que es muy compleja. Pero eso está cambiando con los nuevos médicos. Hay otra generación de residentes entrando al escenario”, explica Sheila Justo.
Por ejemplo, Gabriela, de 29 años, R3 de neumología en el Hospital Gregorio Marañón de Madrid: “Yo elegí esta especialidad por calidad de vida; quiero formar una familia y tener una vida estable”. O Carolina, de 31, residente de familia en Arganda del Rey: “Lo mío son las personas. Y estoy feliz con los pacientes, aunque las condiciones del médico me parezcan horribles. Aspiro a trabajar en un pueblito, conocer a los chavales y los abuelos. Me gusta el sentido social de la medicina”. Domingo Antonio Sánchez, oncólogo en Murcia, que terminó su residencia hace dos años y es el representante de los médicos jóvenes en el Consejo de Colegios Oficiales, resume: “Nuestra generación tiene otras prioridades: un equilibrio entre el trabajo y la vida; entre tu labor asistencial y tu formación. Somos nativos digitales; tenemos inquietud profesional, idiomas y másteres, pero el sistema provoca nuestro desencanto”.
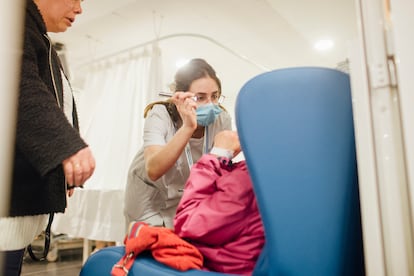
En cuanto firman su contrato de mir (con su correspondiente cláusula de confidencialidad sobre los datos que manejen), reciben su pijama verde y una tarjeta identificativa y pasan en horas de ser universitarios a ser médicos. A partir de ahí, aprenden sobre la marcha, por ósmosis; están obligados a ser esponjas con una alta capacidad de absorción y asimilación. No solo interiorizan los cada vez más complejos técnicas y procedimientos, y asumen la pesada carga burocrática; también deben desarrollar la capacidad de empatía, trabajo en equipo, liderazgo, gestión de recursos, eficiencia, intuición y comunicación. Y de madrugada, un rato para estudiar y ponerse al día en una profesión que evoluciona constantemente. Y, si se tercia, salir de fiesta con sus “co-R” hasta que el cuerpo aguante. “Das todo de ti y luego desconectas a tope. Nuestras quedadas son míticas. La mitad está enrollada con la otra mitad. Terminas siendo endogámico, porque nadie más entiende esta vida”, explica un mir.

Según el reumatólogo Eugenio de Miguel, presidente de la Comisión de Docencia de La Paz, “el perfil del médico actual debe ser un profesional que combine la calidad técnica con las habilidades humanas”. Para conseguirlo, los residentes deben observar a sus tutores, sus referentes, curtidos especialistas, con una sensibilidad especial para la docencia, que siguen y tutelan a un máximo de cinco pupilos por año, y no reciben ni un euro por esa dedicación. Y, en ocasiones, ofician, por añadidura, de psicólogos y paño de lágrimas. “El tutor debe ser empático, pegado al terreno, con conocimientos, capacidad de liderazgo y disponibilidad constante”, explica Juan José Ríos, director médico de La Paz. “Se deberían dedicar en exclusiva al seguimiento, planificación, supervisión y evaluación de sus residentes (que ya es bastante), pero la sobrecarga asistencial lo impide. Y tienen que estar a muchas cosas”.
A la sombra de esos tutores, a través de los años de residencia, los R van adquiriendo responsabilidades y demandando una menor supervisión de sus mayores (como aún se les denomina en los hospitales; los nuevos son los pequeños). Aprenden sobre el terreno, no en clases magistrales. Escalarán desde la responsabilidad mínima del R1, “que asiste y observa”, hasta la máxima de un R4 o R5, “que ejecuta e informa”. Todo está por escrito: acreditado y auditado por el Ministerio de Sanidad. Cuando sean R3, creerán que lo saben todo, y cuando sean R4 o R5 pensarán que no saben nada. Estarán listos para la botadura.
Según Celia Gómez, directora general de Ordenación Profesional del Ministerio de Sanidad, hay en España 32.517 residentes. A los que habrá que añadir los 8.700 graduados en Medicina que superaron la última prueba del mir, el pasado 21 de enero, y de las que el 65% son mujeres. Se incorporarán en junio, tras adjudicarles una plaza en orden descendente según su calificación. Las especialidades más cotizadas son dermatología, cirugía, plástica, cardiología y endocrinología, que se supone tienen buenas salidas, demanda en la privada, menos guardias y ofrecen mejor calidad de vida. Esos 32.517 jóvenes médicos son la columna vertebral del sistema sanitario. La clave de su sostenibilidad. “Sin ellos, esto se desmoronaría”, afirma un veterano.

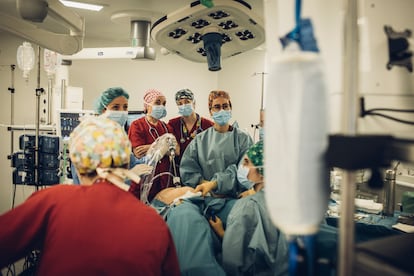
Diez de la mañana. En el quirófano de La Paz, un deslumbrante espacio de alta tecnología, hay seis mujeres concentradas en torno a la mesa de operaciones. Llevan el pijama rojo de cirugía y gorros estampados con emoticonos. Van a abordar un tumor a través de laparoscopia. Es una intervención de riesgo. El gorro de Rocío Sánchez, de 25 años, cordobesa y residente de primero de Anestesiología, lleva tiburones. El de su tutora, Elena Gredilla, jefa de su sección, cerezas. La residente se mueve entre un laberinto de cables y tubos. Maneja toda la información a través de una gran pantalla de ordenador a los pies de la paciente, donde desfilan ante sus ojos las ecografías, las constantes, la analgesia. Su tutora no le quita la vista de encima. Rocío eligió Anestesiología porque le gusta “el quirófano, trabajar con las manos, tener contacto con los pacientes” y sentir que es “útil”. Para su tutora, “esto no consiste en que sepan (porque el estudio es obligado), sino que actúen con calidez, cuidado, respeto y prudencia”. Y añade: “Estás en un sistema público y eres un gestor de recursos”.
La imagen de seis profesionales de la sanidad (cirujanas, anestesistas y enfermeras) copando un quirófano hubiera sido impensable hace 20 años. La primera licenciada en Medicina de España, Dolors Aleu, data de 1882. En 1965 eran mil mujeres. Y una cuarta parte del total en los años ochenta. Hoy, el 57% del total de colegiados son mujeres; como lo son el 65% de los mir y el 70% del alumnado de las facultades de Medicina. La edad media de esas colegiadas es de 45 años, cinco menos que los hombres. Hoy se jubilan dos hombres por cada mujer y entran en el sistema dos mujeres por cada hombre, lo que supondrá la feminización de la profesión en muy poco tiempo. Aunque, de momento, las cátedras y gran parte de las jefaturas de servicio (hasta un 70%), y las plazas en propiedad (un 55%) estén en manos de hombres. “Pero, al menos, ha cambiado esa percepción rancia de la sociedad en la que el hombre curaba y la mujer cuidaba”, resume María Jesús de la Iglesia, enfermera interna residente (EIR) de salud mental.

Tres de la tarde. Es un mal día en el servicio de Urgencias de La Paz. Las decenas de camas de sus cinco salas están repletas. Los profesionales de enfermería circulan entre ellos con habilidad. La atmósfera es espesa. La mayoría de los pacientes son personas mayores: el reflejo de la sociedad. Dirige la orquesta la doctora Ana Martínez Virto. A su lado, dos residentes de primero, Silvia y Marta. Hablan con los pacientes, elaboran su historia clínica, piden pruebas e intentan discernir los que están graves de los que pueden esperar en una escala desde 10 a 240 minutos. Confiesan que en ocasiones se sienten sobrepasadas. Su trabajo no es dar un diagnóstico exacto, sino valorar la urgencia. El residente mayor es Michael, R3, ecuatoriano, neumólogo. Él ya toma decisiones: “En un área tan caótica como esta, en la que te llega de todo, desarrollas aptitudes y aprendes a manejar tus emociones. El problema es que cuanta más sobrecarga asistencial sufres, más errores puedes cometer”. Suena una alarma sorda y las jóvenes y las veteranas salen disparadas hacia el área de reanimación, donde acaba de ingresar un joven con un infarto grave. Así durante 12 horas de guardia.

La quedada de los R1 es en la Taberna Murciana. Corre la voz por su grupo de WhatsApp. A las nueve no son menos de 40. No hay tutores ni mayores. Surgen desde la cocina croquetas y huevos rotos y circulan rápido las cervezas. A algunos se les nota por el gesto de cansancio que salen de guardia. Otros entrarán la mañana siguiente, “a ver si la adrenalina nos deja dormir”. Son gente muy joven, arrasan en número las mujeres, y su look es muy variado, desde la formalidad hasta la estética trapera. Suena reguetón. Son agradables y espontáneos. Hablan de su trabajo. Hay varias parejas. Muchos comparten piso. La búsqueda de apartamento es su viacrucis. Y las guardias, su montaña rusa emocional y su salvavidas salarial. Hacen corros por especialidades. Anestesia e intensivos, junto a la barra; en frente, las de pediatría (son este año 20 mujeres); a la izquierda, una mezcla de tres especialidades de moda: endocrinología, dermatología y rehabilitación. Al fondo, las siete de ginecología mezcladas con varias de familia, un cirujano pediátrico y una de preventiva.
¿Por qué eligieron esas especialidades? La mayoría tuvo dudas; algunos no consiguieron la nota para su primera opción y optaron sobre la marcha. La mayoría lo hizo por descarte. “Buscas combinar la calidad de vida y ganar dinero con ejercer un buen servicio público”, dice María, la única R1 de urología. “Yo la cogí porque es muy completa y tiene un componente de ayudar a los demás”. Inmaculada, de preventiva y salud pública, que trabaja con datos, busca “planificar políticas para mejorar la salud”. Paloma, de ginecología, quiere “solucionar problemas en el momento” y Micky, la quinta mejor nota de España, apostó por cardiología: “Eres un médico completo, sabes de riñones, de pulmones, eres como un internista de corazón. Y está muy bien en la privada”.

Doce de la mañana. Planta de Oncología de La Paz. María Alameda, de Madrid, y Antonio Rueda, de Málaga, tienen 28 años y son R4. Ella entra de guardia y él sale. ¿Por qué se hizo María oncóloga?: “Después de la covid me cuestioné muchas cosas, y decidí que quería algo que me llenara, me hiciera vivir intensamente, me pusiera los pelos de punta. Dar el máximo de mí. Y es el momento de mi vida en que más he crecido como persona”. Antonio añade: “Nuestro paciente es complejo científica, clínica y humanamente. Hay que estar a su lado. Acompañarle. Nos añade una carga emocional, pero tienes muy buenos momentos. Si logras ayudarle, ya tienes un motivo para seguir en esto. Vale la pena”.
Tu suscripción se está usando en otro dispositivo
¿Quieres añadir otro usuario a tu suscripción?
Si continúas leyendo en este dispositivo, no se podrá leer en el otro.
FlechaTu suscripción se está usando en otro dispositivo y solo puedes acceder a EL PAÍS desde un dispositivo a la vez.
Si quieres compartir tu cuenta, cambia tu suscripción a la modalidad Premium, así podrás añadir otro usuario. Cada uno accederá con su propia cuenta de email, lo que os permitirá personalizar vuestra experiencia en EL PAÍS.
¿Tienes una suscripción de empresa? Accede aquí para contratar más cuentas.
En el caso de no saber quién está usando tu cuenta, te recomendamos cambiar tu contraseña aquí.
Si decides continuar compartiendo tu cuenta, este mensaje se mostrará en tu dispositivo y en el de la otra persona que está usando tu cuenta de forma indefinida, afectando a tu experiencia de lectura. Puedes consultar aquí los términos y condiciones de la suscripción digital.
Sobre la firma































































